En realidad, esta entrada es un pequeño resumen de la Jornada Científica: Esterilización y otros aspectos clave en la prevención de las Infecciones Relacionadas con la Asistencia Sanitaria organizado por la Sociedad Madrileña de Medicina Preventiva, desarrollada el 22 de noviembre de 2018 en el pequeño anfiteatro del Colegio de Médicos de Madrid, rodeados de placas de ilustres figuras y con buena asistencia de público, y patrocinada por Steris y Dr. Weigert (al menos eran los expositores presentes). Aquí tenéis la Guía.
Y aprovecho para hablar de otros temas a la vez («aprovechando que el Pisuerga pasa por Valladolid»).
La primera parte de la mañana se dedicó a la infección de la herida quirúrgica, con las experiencias de diferentes hospitales madrileños y sobre varias cirugías. Además de la conferencia inaugural del Dr. José Valencia (a la que no pude asistir, y es que Talavera de la Reina sigue sin conexión con AVE a Madrid): «La seguridad del paciente es la razón de ser de la Medicina Preventiva. Un incidente es una oportunidad para identificar el fallo, implementar medidas de mejora y evitar que vuelva a ocurrir».
La Dra. María José Pita en sus conclusiones dijo algo que perciben otros servicios respecto a la Medicina Preventiva, y es que somos vistos más como «auditores que como colaboradores».

La segunda parte de la mañana se dedicó a un tema candente como es el reprocesado de endoscopios. El Dr. Monge hizo un resumen del estado actual, mencionando a Kovaleva y Rutala entre otros, algo que ya hemos hecho en varias entradas de este blog (hasta 4 contabilizo) (Novedades y avances en el control de endoscopios, Los endoscopios se limpian, desinfectan y esterilizan ¡y se controla el resultado final!, Los cistoscopios también deberían esterilizarse y controlarse, El resumen del Congreso).
Tras él, intervino brillantemente el Sr. Rafael Ruiz Mosquera de Pentax, donde nos expuso la postura de la industria y sus preocupaciones.

Aquí os dejo unas ideas:
- Formación a los endoscopistas sobre la importancia de la limpieza, desinfección y esterilización; y no solo la enfermería y TCAE.
- «¿donde van los fines de semana los endoscopios?» Me encanta esta frase por que viene a decir, que cómo los almacenamos (sobre todo en las fiestas y fines de semana). Se comentó que un armario cuesta unos 20.000€ (amortizable en 10 años) y con capacidad para 8 endoscopios (¡creo que los hay un pelín más baratos!). Algo introduje de los armarios de endoscopios en anteriores entradas, pero creo que se merecen una entrada propia (Caducidad y Tipos).
- El «precleaning» es primordial, si dejamos pasar el tiempo, se forman películas y biofilms en esos escasos 2 mm de los canales de endoscopia. Si alguien no se imagina un diámetro de 2 mm, es lo que mide este guión: –
- Para un endoscopista, no se sabe si la colonoscopia va a ser invasiva o no antes de hacerla. Por ello su idea, es que todos los colonoscopios sean esterilizados (que me parece bien). Esta idea ya la introdujo el Dr. Vicente Monge al revisar los criterios de Spaulding, ya que un mismo dispositivo pasa de ser semicrítico a crítico dependiendo de la intervención que realicemos en el paciente.
- En general, su empresa viene reparando al año unos 6000 endoscopios (de todo tipo), de los que según sus propias estadísticas hasta un 10% está mal reprocesado y termodesinfectado. En su empresa, esterilizan en España todos los dispositivos antes de trabajar con ellos, por un tema de prevención de riesgos laborales. Para ello utilizan el System-1 de Steris, personalmente creía que al ser algo industrial usarían el óxido de etileno por el ser el «gold estándar» y no tener presión asistencial. Según un asistente a la Jornada, en Holanda, Pentax esteriliza con formaldehído. Y en Estados Unidos suelen usar el óxido de etileno en casos de brotes o cultivos positivos con multirresistentes (buena revisión de 2018)
- Solicitar a las autoridades sanitarias un Libro Blanco de la Endoscopia en España, con participación de todos los interesados (preventivistas, endoscopistas, enfermería, industria de la endoscopia y de la esterilización, desinfectantes, lavadoras termodesinfectoras…).
La mesa acabó con la presentación de la «Guía para la prevención y control de infecciones en endoscopia flexible» cuyo coordinador ha sido el Presidente de la SMMP el Dr. Monge, y que presentó la Dra. Ángela Rincón Carlavilla.
En primer lugar quedó claro que era una Guía, y que sirve como camino para que cada uno la adapte a la realidad de su centro sanitario. No voy a repetir toda la Guía, pero si me detendré en lo que creo (personalmente) más importante:
-
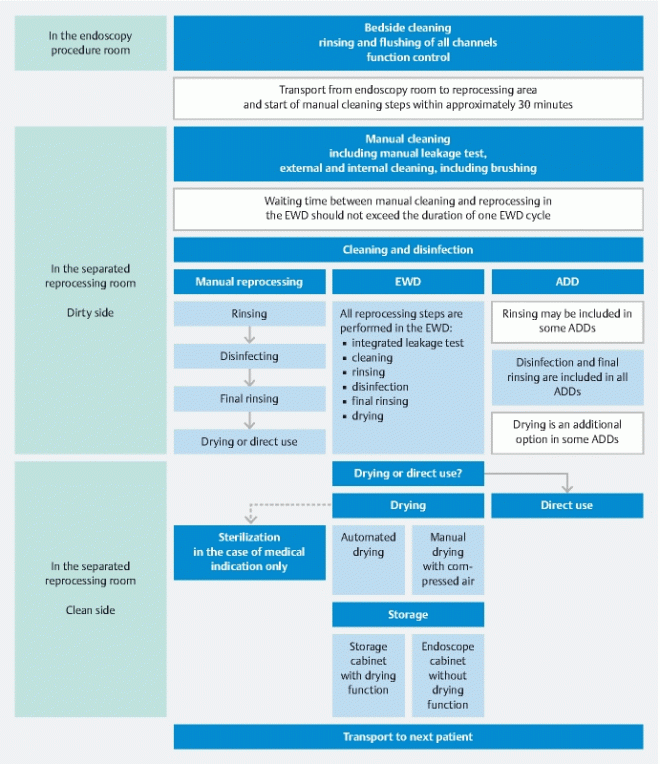
- Todo el equipo debe ser reprocesado inmediatamente. Volvemos al precleaning en el punto de uso.
- Desinfección y lavado (manual o automático). En una parte del texto se señala que «Ninguna de las lavadoras desinfectadoras actuales esterilizan los dispositivos médicos».
Tengo que decir que hay un equipo, el modelo EW1 de Steelco que hace las dos cosas. No hablé de él en mi entrada de la “Esterilización por inmersión” (auqnue este sistema no lo es realmente), cuando escribí sobre el ácido peracético (System-1 de Steris) por que no conocía el equipo (aquí os dejo el «Brochure» DC-PD-01-EW 1 ES Rev.09). Está diseñado como equipo para «punto de uso» y tiene un marcado CE 0051.
Está validado según la UNE-EN ISO 15883-4 (tiene 2 ciclos de desinfección de alto nivel con una mezcla recomendada de Neodisher SC para lavado y Neodisher Septo-PAC para la alta desinfección, no es una termodesinfección) y la UNE-EN ISO 14937 (se presenta como esterilizador líquido de peróxido de hidrógeno con una concentración al 1% a 35ºC en un sistema de lavado dinámico, mediante irrigación en los canales). En el caso de ciclo de esterilización se recomienda una mezcla de un detergente (Steelco DT) y el agente esterilizante (Steelco A+B).
Como la mayoría de equipos tiene sistemas de una y doble puerta, permite la trazabilidad de los endoscopios (flexibles o rígidos), es compatible con la mayoría de fabricantes (Olympus, Pentax, Storz, Wolf…), test de fugas, carga y descarga ergonómica, seguridad personal y ambiental, carros o racks adaptados a nuestras diferentes necesidades, además de diversos programas de lavado y ciclos de autodesinfección (química a 55ºC y térmica a 80ºC). El ciclo de autodesinfección a 80ºC es incompatible con la presencia de un endoscopio en la cámara, por lo que no hay riesgo de daño o catástrofe. Respecto a la capacidad permite reprocesar 1 endoscopio flexible, 2 videobroncoscopios, 3/4 fibrobroncoscopios y hasta 11 endoscopios rígidos.
Para mi lo novedoso, es que es el cliente quien decide qué quiere comprar, alta desinfección con un ciclo de 17 minutos; o decidirse por la esterilización (SteelcoXide-A+SteelcoXide-B, y que se dosifican conjuntamente en la fase de esterilización) con lo que el ciclo llega a los 29 minutos. En la fábrica te programan el equipo según la decisión de compra del cliente. Si nuestros protocolos de trabajo cambian y decidimos la esterilización en lugar de la alta desinfección, parece ser que se puede reprogramar «in situ», y que no debemos comprar otro equipo; siempre y cuando la instalación lo permita. Permite decidir en todo momento al usuario, qué quiere hacer, sólo alta desinfección o elegir la esterilización, pero tenemos que reconfigurar parámetros y cambiar los detergentes (previa purga de conductos).
En estos momentos tiene controles químicos de proceso de peracético y peróxido de hidrógeno, así como indicadores biológicos de peróxido de hidrógeno de tipo rápido y de 24 horas (que se están validando). Además de los indicadores físicos de tiempo, temperatura y concentraciones.
(No tengo conflicto de intereses ni relaciones comerciales con Steelco)
-
- Control de calidad y trazabilidad obligatorios. Debemos hacer test de verificación de limpieza y/o controles microbiológicos (un matiz del Dr. Troncoso). En cualquier, caso, se recomiendan al menos los microbiológicos cada 3 meses para endoscopios gastrointestinales. Para complementarlo, está muy bien el artículo de la EIMC de 2018.
-
- Sobre los controles cada 3 meses, es especialmente importante en el caso de los duodenoscopios. En Francia (según me informa Jorge Alvaro), de acuerdo a la Instrucción de la Dirección General (DGOS/PF2/DGS/VVS1/PP3/2018/195 del 2 de agosto 2018), se establece en 3 meses la periodicidad de las muestras que se realizarán en el duodenoscopio y recomienda un método específico de muestreo para estos dispositivos y, en particular, el extremo distal. Las empresas del sector ya están creando protocolos e instrucciones de trabajo sobre el tema
-
- Almacenaje adecuado (¡los armarios!).
-
- Sería deseable que existiese una Unidad de Endoscopias, e incluso que estuviese integrada en la propia Central o RUMED. Sé que pronto se inaugurará un proyecto de este tipo en un hospital público español.
- La Guía no entra sobre la necesidad o no de esterilizar obligatoriamente los dispositivos (recordemos que se trata de una Guía para adaptarse a nuestra situación), y sí que señala la posibilidad de utilizar endoscopios desechables, de un solo uso, o fundas protectoras. En la parte de los sistemas de esterilización no se señalan todos los existentes en el mercado. Se descarta el uso del óxido de etileno en nuestros hospitales por sus tiempos de procesado tan largos, y para usar en el «punto de uso» puede utilizarse el System-1 de Steris. La Guía hace una muy breve mención a los sistemas de peróxido de hidrógeno como Sterrad (ASP), el VPro Max (Steris) y el Sterizone (Getinge); pero quizás el lector interesado en estos temas le hubiese gustado profundizar en estas tecnologías; además de no citar otros equipos con esta tecnología como el 130HPO (Matachana) o el formaldehído (Matachana), entre las marcas de mayor presencia en España.
- En el turno de preguntas se señaló la próxima aparición de la Guía ESGENA en 2019, y que incluye todas las tecnologías, es decir, el peróxido de hidrógeno, el óxido de etileno y el formaldehído. Espero poder colgar esta Guía cuando esté disponible, de momento aquí está un «Update» de ESGENA 2018 y la ESGENA 2017 (aunque esta última no trata la esterilización). La Guía ESGENA no incluye el ácido peracético, debido a que algunos países europeos no aceptan la inmersión como sistema esterilizante debido a que el endoscopio no puede ser envasado, y esperar a su siguiente uso. Y señala la limitación del peróxido de hidrógeno (forma gaseosa) con los endoscopios de más de 3 canales. Cada vez son más los que abogan por incrementar los estándares con los duodenoscopios. Aquí dejo este artículo sobre la eficacia del peróxido de hidrógeno con ozono, con las limitaciones del conflicto de intereses (escrito por TS03), aunque dice que supervisado por la FDA.
Tomado de: https://www.thieme-connect.de/products/ejournals/html/10.1055/a-0759-1629
Tengo pendiente hacer una entrada (o varias) sobre el peróxido de hidrógeno en esterilización, que es lo que me falta revisar en este Blog (¡El frío ha llegado!)
- Estamos a la espera de la UNE-EN ISO 15883-4 con sus familias, grupos… (Ver las entradas El resumen del Congreso y Novedades y avances en el control de endoscopios)
La tarde la pasamos debatiendo y aprendiendo de Julio Vidal (Bio Accali) sobre la seguridad y el medioambiente en nuestros centros, como las nuevas formas de desinfección medioambiental a cargo de la Dra. Robustillo que habló de luz ultravioleta y peróxido de hidrógeno vaporizado (os dejo las referencias para que las analicéis) con el artículo de Boyce o los de Weber (weber2016 (1) y weber2016). Hay un artículo reciente para ver la efectividad de estos sistemas (Luz UV y quirofano), y una revisión de hace unos años donde se veía la persistencia de gérmenes en las superficies de los hospitales. Al final, casi se podría decir que se deberían usar estos sistemas para la eliminación de gérmenes multirresistentes, además de la limpieza habitual. Y creo que este coste lo debería asumir la empresa de limpieza; ya que si debemos utilizarlo es por que muchas veces no se limpia adecuadamente (Habrá que seguir evaluando este equipamiento).

La Dra. Inmaculada Salcedo (ex-Presidenta de la SAMPSP, @sampsp1) diferenció los controles a llevar a cabo en las diferentes áreas hospitalarias (su clasificación y características), y el flujo de personas en los quirófanos (¡y que hay que cerrar las puertas de los quirófanos!). Remitiéndonos a la Guía de la SAMMPSP (que ya salió en la anterior entrada de este Blog) y que este año 2019 se publicaría una nueva, invitándonos a su próximo congreso regional en Córdoba en el año 2020. La Dra. Sánchez Melchor presentó sus datos de seguimiento ambiental en centrales de esterilización, y cómo influye la siega de los campos de alrededor de un hospital en los controles ambientales.
Por último darle la enhorabuena a Juan Antonio del Moral del Hopsital de Alcorcón (izquierda, y muy pronto MD, PhD) y Miguel Ruiz del Hospital de La Princesa (derecha) por sus premios en las comunicaciones orales.
Y así pasé un día en Madrid.

(La música siempre pongo la que me apetece, pero nunca es casual)
















6 comentarios en “Guía para la prevención y control de infecciones en endoscopia flexible (Guía de la Sociedad Madrileña de Medicina Preventiva, SMMP)”