El pasado 27 de septiembre fui invitado a participar en una mesa redonda de Esterilización en el XIX Congreso de la Sociedad Española de Enfermería Oftalmológica. Me acompañaron mis amigos y colegas Inmaculada Aguilar y José Luis Camón, con los que hablé de muchas cosas.
Aquí os dejo (como prometí) la presentación.
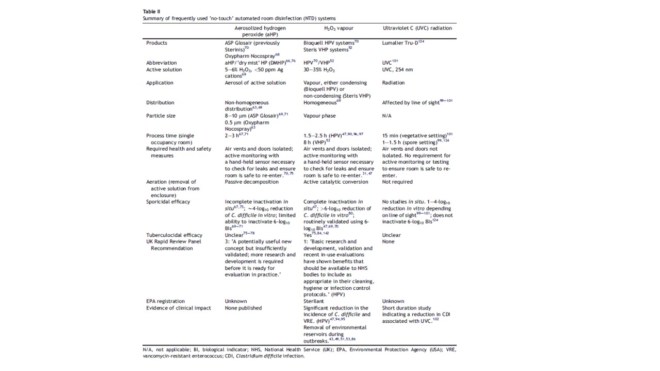
Esta entrada la he titulado como «Esterilización en frío con el Sterlink® (y algo de Oftalmología y Odontología)», lo cierto es que valdría para cualquier especialidad, y lo que comenté en el congreso es que la esterilización en frío en centros pequeños, y en especial en Oftalmología, va encaminada hacia el peróxido de hidrógeno en sus diferentes formas y presentaciones.
Por supuesto, que los equipos de esterilización en frío no deben usarse para reesterilizar productos de un solo uso ¡está prohibido! Es que me pareció oír entre los asistentes, que se seguía haciendo.
En el congreso conocí un nuevo equipo denominado Sterlink(®) y que distribuye en España la empresa Euroklee. Tiene marcado CE como es obligatorio y creo que es tecnología coreana.
Pero este sistema no sustituye al vapor, que es lo más efectivo, rápido, barato, respetuoso con el medioambiente y con los trabajadores (Los pequeños usuarios; Esterilización en Atención Primaria y Odontología)
Se trata de equipos que trabajan con peróxido de hidrógeno vaporizado en cámaras de 6 litros y 14 litros dependiendo de nuestras necesidades. Quizás sea más útil en lo que denominamos pequeños usuarios (clínica oftalmológica, podología…) mas que en un hospital donde tenemos equipos relativamente pequeños como el 50HPO o el Sterrad 50. Es un equipo relativamente pequeño y de fácil instalación. Tiene una pantalla táctil, intuitiva y ergonómica.
El equipo realiza un prevacío (solo uno) y después dos fases de inyección directa del peróxido, con una temperatura de 55ºC. Como siempre la fase de prevacío es muy importante, ya que si el instrumental no está completamente seco, se producirá una cancelación del ciclo. Debemos extremar la limpieza y desinfección de los dispositivos y un cuidar el secado, para que no se pare el ciclo. Los cartuchos de peróxido son monodosis y para cada ciclo, por lo que ésta debe ser una de las características que debemos valorar a la hora de estudiar estos equipos.

Los ciclos de lo que dispone son:
- Sterpack®: Ciclos totales de 7 minutos, para dispositivos que se colocan en bolsas (Pouch) que ya contiene el peróxido. Estas bolsas de Tyvek® son propias de la marca, ya que integran el peróxido (algo que debemos tener en cuenta en el momento de la memoria económica).
- Sterpack Plus®: Ciclos de 14 minutos en total.
- Sterload®: Con ciclos de 38 minutos, que es lo más parecido a lo que ya conocemos, con dispositivos envasados en las bolsas de Tyvek® que se introducen en la cámara.
Al ser algo novedoso para mi, no sé si tiene contenedores específicos para este equipo, aunque no me parece que existan por su pequeño tamaño.
No debe esterilizarse mediante este procedimiento tejidos y otros materiales celulósicos ni tampoco agua o líquidos (para eso están los autoclaves de vapor gravitatorios), y no se deben introducir envases o ampollas cerradas con líquidos.
El equipo tiene salida de informes o reports para la trazabilidad del material esterilizado, que además está asociado al código de los cartuchos monodosis. También se puede realizar en salida informática al ordenador.
Esta tecnología está validada y cumple toda la normativa (marcado CE), además de disponer de los preceptivos controles físicos, químicos y biológicos para el control del proceso de esterilización. Es pronto, pero no he encontrado literatura sobre su efectividad y eficacia sobre priones.
Se pueden utilizar con equipos de endoscopia rígida y flexible. Pero sólo en endoscopias de pequeño tamaño. Deberemos ver, qué entendemos por pequeño tamaño. No sirve para una endoscopia digestiva o un ureterocistoscopio. Así que el tamaño, sí que importa. Evidentemente, este aspecto del tamaño de la endoscopia y de su compatibilidad con los lúmenes de nuestros equipos, serán detalles a tener en cuenta. No he encontrado bibliografía al respecto sobre su eficacia con diferentes lúmenes.
El precio de estos equipos es competitivo, a parte del consumible (bolsas y cartuchos) que debemos tener en cuenta.
Al ver el vídeo, me ha llamado la atención que esterilizan un mango de un micromotor odontológico o una pieza de mano (no lo diferencio bien). Cuando me dio por estudiar odontología (hace mucho tiempo en el aula Florestán Aguilar de la UCM), nos decían que la mayoría se podían esterilizar en vapor. También aparecen pinzas y tijeras (aparentemente de acero) que pueden esterilizarse perfectamente en un autoclave de vapor (como un miniclave).
Ya haré una entrada específica para odontología aunque ya hable de los pequeños usuarios, pero de momento para el correcto mantenimiento del instrumental rotatorio odontológico debemos hacer lo siguiente:
1.- Enjuagar el instrumento rotatorio con abundante agua fría o tibia y así poder quitar restos de residuos con un cepillo con cerdas blandas para no dañar el producto. Y atención:
- No utilizar agua caliente porque produce la coagulación de restos de sangre en el interior del instrumento y puede bloquear los rodamientos y la pinzas.
- No utilizar productos químicos o abrasivos, porque van a dañar la superficie exterior y van a producir un deterioro de su aspecto, pudiendo eliminar la capa interna de lubricación.
- No sumergir los instrumentos en líquidos desinfectantes por el riesgo de corrosión.
- No usar toallitas desinfectantes o alcohol para la limpieza exterior o para la desinfección de los instrumentos odontológicos, por que producen una corrosión de los rodamientos.
2.- Lubricar: Utilizar aceites compatibles con nuestro equipo preferiblemente 100 % sintéticos, ya que ofrecen múltiples ventajas técnicas y ayudan a alargar la vida útil de tus instrumentos. Si puede separar la cabeza del mango de su contra-ángulo, engrase las dos partes por separado con su correspondiente adaptador.
Los dispositivos dentales semicríticos que entran en contacto con las mucosas y que están conectados a líneas de agua y aire de la unidad dental (piezas de mano, ultrasonidos, jeringa de aire y agua) pueden estar contaminados. En estos dispositivos se tendrá la precaución de expulsar el agua, aire o una combinación, un mínimo de 20-30 segundos tras de cada paciente, intentando expulsar residuos que podrían haber entrado en la turbina.
La turbina y el micromotor también han de ser esterilizados entre cada paciente, previamente limpiados con un paño humedecido en desinfectante para retirar los restos orgánicos. Tras esto, deben ser lubricados, embolsados e introducidos en el autoclave, preferiblemente de vapor y de tipo B.

No tengo conflicto de intereses con la empresa Euroklee ni Sterlink
Normas aplicables:
- UNE-EN 556:1999. Esterilización de productos sanitarios. Requisitos para que los productos sanitarios esterilizados en su envase final puedan etiquetarse como «estéril».
- UNE-EN-ISO 14937:2010 Esterilización de productos para la salud. Requisitos generales para la caracterización de un agente esterilizante y para el desarrollo, validación y control de rutina de un proceso de esterilización de productos sanitarios.
- UNE-EN-ISO 11138-6:201X Esterilización de productos sanitarios. Sistemas de indicadores biológicos. Parte 6: indicadores biológicos para procesos de esterilización por vapor y plasma de peróxido de hidrógeno.
- UNE-EN 13824:2005 Esterilización de productos sanitarios. Procesado aséptico de productos sanitarios líquidos. Requisitos.
- UNE-EN-ISO 15882:2009 Esterilización de productos sanitarios. Indicadores químicos. Guía para la selección, uso e interpretación de los resultados.
- UNE-EN-ISO 18472:2007 Esterilización de productos sanitarios. Indicadores biológicos y químicos. Equipo de ensayo.
- UNE-EN-ISO 11138-1:2017 Esterilización de productos sanitarios. Indicadores biológicos. Parte 1: Requisitos generales.
- UNE-EN-ISO 14161:2010 Esterilización de productos sanitarios. Indicadores biológicos. Orientación para la selección, la utilización y la interpretación de los resultados.
- Seguiremos atentos a la próxima publicación de la EN 17180
Esta entrada no acaba en música (más o menos …), pero si con el trailer de una serie/película francesa, que en realidad son dos temporadas, protagonizadas por actores no profesionales y donde el comandante Van der Meynen está genial (Vive la Gendermerie Nationale!).
Si os atrevéis a verla en versión original, os aviso que hay que tener conocimientos avanzados de «cheti» (Ch’ti), y ver antes «Bienvenidos al Norte» del Nord-Pas-de-Calais. Es cierto que los del sur, y en concreto de Marsella, tenemos nuestro acento musical, pero lo del norte es de traca.
Temporada 1:
Temporada 2:





















 El modelo 130HPO® con su cámara de 148 litros posee tres ciclos de trabajo en su menú principal:
El modelo 130HPO® con su cámara de 148 litros posee tres ciclos de trabajo en su menú principal:































































Debe estar conectado para enviar un comentario.